Descubra as promissoras perspectivas trazidas pelo novo remédio na luta contra a obesidade. A retratrutide, recentemente liberada, oferece um vislumbre animador de perda de peso persistente e aborda especialmente a necessidade dos pacientes diabéticos.
Neste post, explicamos os primeiros resultados, desafios e perspectivas futuras relacionadas ao uso desse medicamento para o emagrecimento e o tratamento do diabetes. Confira!
A retratrutide é um remédio novo remédio no combate da obesidade, liberado a pouco tempo, mas, apesar da experiência com o remédio ser pequena, é muito animadora, pois apresenta 1/3 de perda de peso persistente em relação a outros remédios.
Ninguém tem experiência com o uso desse medicamento a longo prazo para saber se a perda é persistente, mas os resultados são muito animadores.
O resultados desse remédio vai dar um alento novo, principalmente aos pacientes diabéticos, porque hoje tem uma cultura a uso desses tides, como a liraglutide, esses remédios/hormônios que tiram a fome e que era usados para o tratamento do diabetes mas que agora se usa muito para a perda de peso.
A gente tem visto pessoas que precisam perder de 3 a 4 quilos e que usam esse remédio, causando até a falta dos mesmos na praça devido ao uso errado.
Se previa um uso de 4 a 5 mil dessas unidades, como por exemplo do ozenpique, e hoje em dia a fábrica faz 40 mil e não dá conta do mercado, o que indica que tem muita gente com indicação abusiva e que está tirando o remédio de quem precisa para tratar o diabetes. Mas de qualquer maneira, se existir aumento na demanda, a fábrica vai aumentar e todos vão poder usar esses remédios.
A gente tem muita esperança que a retatrutide possa levar a 24%/25% de perda permanente, que é o que o laboratório está prometendo e está na bula, mas necessitamos de melhores avaliações, a experiência é pequena e ninguém tem experiência com efeito colateral dele, diferente dos outros que nós sabemos como lidar, então, eu diria para a gente esperar usar na população certinha, com orientação médica certinha para depois a gente poder ampliar por um uso mais liberal.
Caracterizada pelo acúmulo de gordura no fígado, a esteatose hepática está associada a obesidade, hipertensão arterial, colesterol elevado e até mesmo a diabetes.

Mas afinal, quem tem diabetes está mais propenso a desenvolver a esteatose hepática? Qual a relação entre as doenças? Vamos esclarecer essa questão no post de hoje. Acompanhe!
Em geral, a esteatose hepática é diagnosticada em exames de rotina, como o ultrassom de abdome.
Ela também pode ser diagnosticada durante investigação de alteração de exames da função hepática, como de ‘enzimas hepáticas’, mais conhecidas como TGO, TGP ou AST e ALT.
Agora você deve estar se perguntando qual a relação da diabetes com a esteatose hepática, não é mesmo? Vamos explicar! Ambas estão relacionadas, justamente, por conta da resistência à insulina.
A diabetes é uma doença metabólica que ocorre quando o corpo já não produz, ou não consegue utilizar de maneira adequada a insulina, que é responsável por controlar os níveis de glicose no sangue.
A resistência à insulina presente na diabetes também pode levar ao maior acúmulo de gordura no fígado. Por isso é comum as duas doenças estarem associadas.
A perda de peso é o principal tratamento da esteatose hepatica. Assim como a mudança do estilo de vida como um todo.
Para aqueles pacientes que também têm diabetes, o controle da diabetes também auxilia na melhora da esteatose.
Em resumo, a esteatose hepática pode ser revertida e o tratamento é multidisciplinar e deve envolver orientação nutricional, acompanhamento médico e bastante esforço do paciente.
Conte-nos o que achou do conteúdo de hoje e se possui outras dúvidas, deixe um comentário abaixo!
Confira mais conteúdos em nosso blog e redes sociais!
A presença de pólipo intestinal é uma realidade que muitos indivíduos podem enfrentar à medida que envelhecem. Essas pequenas protuberâncias, embora inicialmente inofensivas, podem trazer riscos significativos de degeneração e transformação em câncer. No entanto, a medicina oferece ferramentas eficazes para prevenir, monitorar e tratar essas condições.
Neste texto discutiremos a relação entre o crescimento de pólipo intestinal, seu risco de degeneração em câncer e destacar a relevância da colonoscopia para prevenção e tratamento dos pólipos. Confira!
O pólipo é uma verruguinha que vai crescendo e cada vez que ele cresce, na ponta, a circulação de sangue vai diminuindo, fazendo com que aquela área fique isquêmica, e a chance de ter uma mutação, uma alteração porque a lesão é isquêmica e a célula se alterar é muito grande.
Então, quanto maior o pólipo maior a chance de degeneração por uma lesão que é muitas vezes isquêmica por falta de circulação.
Se ao fazer os exames depois dos 45 anos você apresentar pólipos pequenos, não é preciso se preocupar, porque esses pólipos são adenomatosos e não têm mitose, não têm atipias.
Quando você não faz os exames e tem pólipos grandes, muitas vezes é preciso ressecar não só a base dos pólipos, porque o risco de ter na pontinha o câncer é muito pequeno, mas, quando ele é muito grande nós temos que fazer uma operação e tirar a base, procedimento que hoje se faz por colonoscopia também, mas, que antigamente tinha que abrir a barriga e tirar um pedaço do intestino, agora não.
Então, o pólipos pode degenerar sim, pode virar câncer mas também tem solução.
O exame preventivo, a colonoscopia periódica depois dos 45 anos ou 50 anos segundo alguns protocolos, deve ser feito de rotina em todo mundo e depois se for normal e não tiver pólipos, você pode fazer isso a cada 6/7 anos, esse é o protocolo europeu e americano. A recomendação é a cada 6/7 anos, mas se tirar o pólipos o tempo é menor.
Dependendo do número de pólipos do achado histológico, pode se repetir com uma frequência maior ou menor. Converse com o seu médico para definir o tempo certo. Mas o segredo de tudo é o tratamento para que a degeneração não aconteça, que é a colonoscopia feita de maneira rotineira.
Nós sabemos que os pólipos são pequenos e não têm displasia, então, essa é a grande vantagem de fazer a colonoscopia e removê-los sem nenhum risco.
Cuidar da saúde do fígado é importante para evitar doenças hepáticas que podem afetar a qualidade de vida e, em casos mais graves, serem fatais. O fígado é responsável por várias funções no corpo, por isso, manter um estilo de vida saudável é essencial.
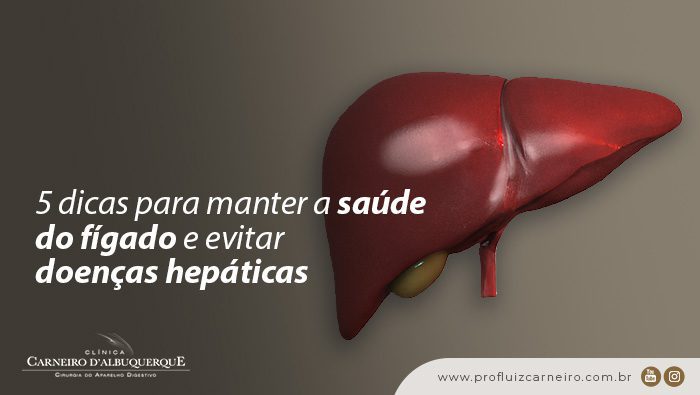
As doenças hepáticas são aquelas que afetam o fígado, um órgão do corpo humano responsável por várias funções importantes, como filtrar o sangue, armazenar nutrientes, produzir bile e ajudar a metabolizar medicamentos e toxinas.
Algumas das doenças hepáticas mais comuns incluem a esteatose hepática (acúmulo de gordura no fígado), hepatite viral, cirrose e câncer de fígado.
Cuidar da saúde do fígado é essencial porque, quando o fígado é afetado por uma doença, suas funções podem ficar comprometidas e levar a problemas graves de saúde.
Algumas medidas para cuidar do fígado incluem adotar uma dieta saudável e equilibrada, evitar o consumo excessivo de álcool, não fumar, evitar o uso de drogas ilícitas e manter acompanhamento médico para diagnosticar problemas precocemente.
Neste artigo, abordaremos algumas dicas para manter a saúde do fígado em dia e evitar o desenvolvimento de doenças hepáticas. Leia até o final e saiba como se cuidar!
Limitar o consumo de álcool é importante para a saúde do fígado, já que o consumo excessivo pode causar inflamação, danificar as células hepáticas e até mesmo levar a cirrose. Para iniciar o hábito de limitar o consumo de álcool, é possível seguir os seguintes passos:
Manter um peso adequado é importante para a saúde do fígado, pois o excesso de gordura corporal pode levar ao acúmulo de gordura no fígado, causando inflamação e lesões hepáticas. Para iniciar o hábito de manter um peso saudável, é possível seguir os seguintes passos:
Proteger-se contra infecções é importante para a saúde do fígado, pois algumas infecções virais, como a hepatite B e C, podem causar inflamação crônica e danificar o fígado, levando a doenças hepáticas. Para iniciar o hábito de proteger-se contra infecções virais em geral, é possível seguir os seguintes passos:
O cuidado com a automedicação é importante para a saúde do fígado, pois muitos medicamentos podem causar danos ao fígado se forem usados de forma inadequada ou em doses elevadas. Para iniciar o hábito de cuidar da automedicação, é possível seguir os seguintes passos:
Fazer exercícios físicos regularmente pode ajudar na saúde do fígado, pois ajuda a controlar o peso corporal, reduzir a gordura no fígado e melhorar a resistência à insulina. Para iniciar o hábito de fazer exercícios físicos, é possível seguir os seguintes passos:
A doença de Crohn e a retocolite ulcerativa são condições gastrointestinais que podem apresentar um segmento de longo prazo bastante complexo, afetando a absorção dos alimentos e causando sintomas como inflamação e diarreia. Diante dessas condições, a alimentação desempenha um papel crucial no manejo e tratamento dessas enfermidades.
Neste post, discutiremos a importância de uma dieta específica para pessoas que convivem com a doença de Crohn e a retocolite, abordando os principais cuidados alimentares que devem ser considerados em diferentes fases da doença. Além disso, exploraremos o perfil dos pacientes atualmente e como as abordagens nutricionais têm evoluído para proporcionar uma qualidade de vida mais próxima do normal. Continue acompanhando para saber mais!
As pessoas de retocolite ulcerativa e doença de Crohn são pessoas que têm um segmento de longo prazo bastante complexo, quando não estão em uma fase aguda podem comer de maneira mais liberal, porém, se estiverem na fase aguda muitas vezes precisa ficar em jejum absoluto com suporte nutricional na veia, às vezes por um período maior para dar um repouso para o intestino.
É importante ressaltar que mesmo que o paciente esteja numa fase boa (normal), o ideal é não sobrecarregar o intestino, exigindo uma dieta mais leve que seja rica em microelementos e esses eletrólitos todos.
É muito importante, porque são pessoas que têm a parede do intestino com pequenas feridinhas e que levam a inflamação que diminui a absorção dos dos alimentos, o que pode levar à diarreia devido a má absorção.
Além de evitar alimentos que dão diarréia, comer muita fruta e muita salada pode aumentar o trânsito intestinal, então a alimentação tem que ser muitas vezes com proteína balanceada e com uma quantidade de carboidratos também balanceada, por isso que hoje em dia existem serviços em unidades especializadas para orientar uma dieta.
O perfil clássico desses pacientes era de pessoas muito magras e com diarréia crônica, porém, hoje em dia não é mais assim, esses pacientes podem tomar uma dieta perfeita e com alguns tipos de probióticos ou de tipos de aminoácidos que protegem a barreira para diminuir também infecções intestinais, além de que hoje os pacientes podem ter o índice de massa corpórea (IMC) muito normal, viver dentro do padrão, só que com uma dieta muito orientada.
Então, comer de maneira geral muito leve e com alimentos que tenham bastante microelementos e que tenham eletrólitos que possam suprir, além de carboidrato, proteína e muito microelemento.
Existem fases em que se o paciente estiver com uma inflamação e usando a medicação, a dieta precisa ser bastante restritiva e incluir o uso de suplementação para não ter uma anemia ou uma desnutrição, mesmo estando com peso normal.
Às vezes o paciente está com peso normal mas ele é desnutrido, porque ele tem gordura e não tem massa proteica, e o que nós queremos é massa muscular e proteína. Hoje avaliamos isso pela panturrilha ou na tomografia pela musculatura paravertebral, mas também existem outras maneiras muito fáceis e rápidas, como aparelhos que medem o índice de gordura e de músculo para orientar a sua alimentação.
Existem fases que nós podemos ser mais liberais e o nutricionista pode ajudar a definir isso.
Se você tem a doença de Crohn ou retocolite, deve procurar um especialista que tenha experiência, trate e faça esse tipo de restrição alimentar para que você não fique com déficits de proteínas, de lipídios ou de alguma forma de micro elementos. A diarreia, por exemplo, a gente sabe que esfolia muito em magnésio e a reposição tem que ser muito bem feita, então nós temos que estar muito atentos a esses aspectos nutricionais.
Então, se você tem uma doença que dá problemas, procure um ótimo nutricionista ou nutrólogo para ajudar. Existem médicos hoje, nutrólogos, que podem lhe oferecer uma conduta perfeita e você tem uma vida muito muito próxima do normal.
O câncer de estômago é uma condição de saúde grave que pode afetar significativamente a qualidade de vida de uma pessoa. Dentre os diversos fatores de risco associados a essa doença, surge a questão: será que o tipo sanguíneo também pode desempenhar um papel nesse cenário.
Neste post, vamos falar sobre os fatores de risco para o desenvolvimento do câncer de estômago, além disso, discutiremos a importância da endoscopia como uma forma de prevenção e detecção precoce, bem como os sinais de alerta que exigem atenção médica imediata. Por fim, destacaremos o papel da infecção por Helicobacter pylori como um fator desencadeador dessa doença. Acompanhe para saber!
Sim, existe uma associação entre o câncer de estômago e o tipo sanguíneo A, da mesma maneira que uma série de outros fatores de risco podem contribuir.
Entre os fatores de risco para o desenvolvimento desse câncer, está o tabagismo e o consumo de alimentos preservados em processo de salga, como peixes ou carnes, que levam uma quantidade muito grande de sal e que liberam o nitrito, um potencial cancerígeno.
Esses são os dois principais fatores, porém, existem muitos outros que podem levar ao câncer de estômago.
No Japão, a endoscopia é muito utilizada como forma de prevenção nessa população consome esses alimentos conservados em sal, fumam muito e apresenta sintomas, dessa forma, os índices de câncer de estômago tem diminuído muito lá, porque as lesões são pequenas e podem ser ressecadas por via endoscópica, resolvendo assim o problema.
O câncer de estômago aparece mais depois dos 50 anos, e é mais diagnosticado entre os 60 e 80 anos, por isso é muito importante estar atento aos sintomas persistentes nessa faixa etária e nos mais jovens. Então, se você tiver qualquer dúvida ou se tiver fatores de risco, como grupo sanguíneo A, fumar, consumir muitos alimentos em salga, busque um médico para realizar uma endoscopia mesmo, que é um exame inóculo.
Caso tenha uma lesão pequena que possa ser tratada endoscopicamente, faz uma diferença brutal no prognóstico a longo prazo.
Tome cuidado e fique atento se tiver qualquer sintoma de anemia, sintoma de azia persistente, dor de estômago, emagrecimento inexplicável, procure seu médico e faça uma endoscopia.
Um dos fatores atuais mais importantes como fator desencadeador do câncer gástrico, é a infecção por Helicobacter pylori, ela deve ser seguida com muita atenção. Não é para apavorar, é um risco populacional pequeno, mas desde que você tenha é bom procurar seu médico e tratar adequadamente.
No campo da medicina, a abordagem cirúrgica de hérnias umbilicais durante a gestação é uma questão complexa e delicada. Enquanto a cirurgia é possível em situações de emergência, surge o dilema de sua viabilidade em termos eletivos, quando o procedimento é planejado.
Neste post, exploraremos a discussão sobre a possibilidade e as recomendações relacionadas à realização dessa intervenção cirúrgica durante a gravidez.
É possível, sim, mas não é recomendável.
Nós recomendamos que essa cirurgia seja feita somente em casos de urgência, caso haja a saída de gordura com sofrimento da mesma. Nesse caso tem que operar mesmo, porque se não essa gordura fica encarcerada e necrosa, e aí pode haver complicações mais sérias, mas em termos eletivos, programados, não recomendamos.
Na urgência, somos obrigados a operar, pois, queremos salvar aquele órgão ou a gordura que está em sofrimento, mas, tem grande chance da hérnia voltar, porque a parede abdominal (barriga) continua a crescer, forçando muito aquela região em que demos os pontos, por isso a chance de reincidir de volta da hérnia é enorme.
Então, nós eletivamente não recomendamos, somente nas urgências, porque aí na urgência o espírito é outro, não é o que a gente quer de um tratamento muito seguro e definitivo, nós estamos preocupados com outros aspectos que é de diminuir o dano ao doente.
Respondendo à pergunta, sim, é possível na urgência, mas eletivamente não recomendamos.
A síndrome do intestino curto é uma condição em que o tamanho do intestino delgado é insuficiente para absorver os nutrientes necessários para o corpo. O tratamento é multidisciplinar e inclui dieta adequada, administração de nutrientes, monitoramento da função intestinal, entre outros.

A síndrome do intestino curto é uma condição rara em que há uma quantidade insuficiente de intestino delgado, que é a parte do sistema digestivo localizada entre o estômago e o intestino grosso.
O intestino delgado é responsável por absorver a maioria dos nutrientes dos alimentos que consumimos, incluindo proteínas, carboidratos, gorduras, vitaminas e minerais. Assim, quando se encontra menor que o normal, pode diminuir a absorção desses nutrientes.
Embora a prevalência da síndrome do intestino curto seja baixa, afetando cerca de 3 a 5 pessoas por milhão de habitantes, ela pode ser uma condição debilitante e difícil de tratar.
Neste artigo, abordaremos em detalhes o que é a síndrome do intestino curto, quais são as causas, qual é a gravidade e as opções de tratamento. Leia até o final e tire as suas dúvidas!
A síndrome do intestino curto é uma condição em que o indivíduo possui uma quantidade insuficiente de intestino delgado funcional. Geralmente, essa condição surge como resultado de cirurgias realizadas para remover parte do intestino devido a alguma doença.
Os sintomas da síndrome do intestino curto podem variar dependendo da extensão da remoção do intestino delgado e do tempo desde a cirurgia.
Os sintomas mais comuns incluem diarreia, dor abdominal, cólicas, flatulência, desnutrição, desidratação, fadiga, perda de peso, deficiências vitamínicas e minerais, além de outras complicações.
A síndrome do intestino curto geralmente é consequência de uma ou várias cirurgias que removeram o intestino delgado, como ocorre em casos de ressecção intestinal em decorrência de doenças inflamatórias intestinais, obstruções, trauma ou câncer.
Outras causas menos comuns incluem anomalias congênitas do intestino ou doenças que afetam o suprimento sanguíneo para o intestino.
Em alguns casos, a síndrome do intestino curto pode ser temporária e reversível se a porção do intestino delgado que ficou após a cirurgia se adaptar, mas em casos extremos, a condição pode ser permanente e necessitar de tratamentos médicos e nutricionais específicos.
A síndrome do intestino curto pode ser uma condição grave, pois pode levar a desnutrição, desidratação, perda de peso e dependência de nutrição parenteral.
Ainda, a síndrome do intestino curto pode aumentar o risco de desenvolver infecções, por conta da dependência de um cateter de longa permanência e também por alterações do sistema imune secundárias à doença.
Por isso, é importante que os pacientes com síndrome do intestino curto sejam monitorados por um profissional especializado para detectar qualquer sinal de complicações relacionadas à doença.
O tratamento da síndrome do intestino curto possui como objetivo fornecer nutrição adequada, controlar os sintomas e ajudar o intestino restante a se adaptar para assumir as funções perdidas.
Os tratamentos nutricionais podem incluir a administração de nutrição parenteral total (NPT), que é uma solução líquida contendo nutrientes administrada diretamente na corrente sanguínea, ou nutrição enteral, que é uma dieta líquida administrada através de um tubo de alimentação.
Em alguns casos, a cirurgia pode ser necessária para corrigir ou tratar complicações, como obstruções intestinais ou fístulas.
O tratamento da síndrome do intestino curto é personalizado de acordo com as necessidades individuais do paciente e envolve a colaboração de uma equipe multidisciplinar, incluindo gastroenterologista, nutrologista, nutricionista, cirurgiões e enfermeiros especializados.
O mês de julho é conhecido como "Julho Amarelo", um período dedicado à conscientização e à luta contra as hepatites virais. Esta campanha busca ampliar a compreensão sobre essas doenças, bem como promover a prevenção, o diagnóstico precoce e o acesso ao tratamento adequado. Nesse sentido, o Julho Amarelo assume um papel fundamental na disseminação de informações e na mobilização da sociedade em prol da saúde hepática, destacando a importância dessa batalha essencial.
Neste post, vamos falar sobre a importância da vacinação e da prevenção contra as hepatites B e C. Confira!
Nós dizemos que o câncer de fígado é um dos únicos que tem vacina, porque com a vacina contra a hepatite B você não vai desenvolver cirrose, um doença que se cronificar, tem altos índices de câncer.
No Oriente, em Hong Kong, na China e no Japão, o vírus B era endêmico, a criança quando nascia já era contamina com o vírus, e embora muitas vezes não desenvolvesse a doença, ele ficava sendo portador do vírus, que mesmo quietinho lá na célula ele causa uma mutação na que pode desenvolver uma mutação cancerígena e levar ao desenvolvimento do câncer de fígado.
Devido a isso, era muito frequente a descrição de tumores de fígado em pacientes com 18/20 anos dessa região, diferente aqui do Ocidente, em que hoje o câncer acomete a população viral (quem teve a infecção viral) com 50/60 anos, porque aqui a infecção viral tipo B e C era transmitida com 20/30 anos e depois de 18/20 anos é que você poderia ter o tumor, enquanto no Japão a pessoa já nascia e se infecta.
Hoje, esse problema no Oriente foi resolvido graças à vacinação, o que mostra o quanto a vacina é fundamental.
Apesar de não ter vacina, a hepatite C também é prevenível.
A transmissão do vírus C é basicamente por contato endovenoso, mas pode ser também por contaminação por sexo ou por outros contatos contínuos com saliva e etc, então, nós temos que nos cuidar.
Embora hoje já exista tratamento para a hepatite C, via oral, que é mais simples perto do que era o anterior, ele ainda é muito caro e não são todos os que dispõem desse tratamento disponível. Por exemplo, na rede do Estado às vezes tem fila para entrar e ter esse remédio disponível. Então, o melhor a se fazer é se prevenir se protegendo fazendo um sexo seguro e tratando as coisas da maneira correta.
Essa campanha de conscientização sobre as hepatites é fundamental para entender a importância da vacinação e dos cuidados para não se infectar não só pelas hepatites B e C, como da hepatite A.
Hérnia é um defeito corrigido a partir do procedimento cirúrgico, geralmente utilizando telas. Seu crescimento pode levar a sérias complicações.
Neste post, vamos falar sobre a hérnia inguinal encarcerada,os riscos associados a ela, além de destacar a importância do tratamento precoce, para evitar futuras complicações. Acompanhe!
A hérnia é um defeito que hoje em dia é corrigido quase sempre utilizando-se telas em cirurgias. Praticamente todas as intervenções para hérnia envolvem o uso dessas telas. Diferentemente de décadas atrás, muitos hospitais agora realizam cirurgias de hérnia de forma ambulatorial, o que tornou mais acessível para a população. Consequentemente, houve um aumento significativo no número de procedimentos cirúrgicos para reparar hérnias.
É importante notar que o crescimento de uma hérnia pode levar ao encarceramento, quando parte do intestino fica presa, mesmo hérnias pequenas, com apenas dois centímetros, podem causar esse problema.
Caso isso ocorra, a intervenção cirúrgica se torna absolutamente necessária. Portanto, é recomendado procurar tratamento o mais cedo possível ao identificar uma hérnia, pois complicações são frequentes quando ela não é corrigida. O risco de encarceramento é real e pode resultar em uma situação de risco de vida.
Se o intestino já estiver preto, sem vida, será necessário realizar um corte de um pedaço do intestino e costurá-lo. Muitas vezes, a operação ocorre de forma precoce, aguardando o índice e a volta da circulação do intestino.
A cirurgia de hérnia, que costumava ser simples e ambulatorial, agora se tornou mais complexa com a utilização de telas. Se a hérnia não for operada, existe um risco aumentado de desenvolver uma hérnia encarcerada, que se torna um problema grave.
Temos um ditado entre nós cirurgiões, de que: "hérnia diagnosticada, é hérnia operada".
Portanto, é fundamental tomar medidas preventivas e procurar um cirurgião para avaliação e intervenção o mais rápido possível. Tratar a hérnia em estágios iniciais é crucial, pois complicações posteriores podem se tornar sérias e até mesmo colocar a vida em risco.
Se esse conteúdo foi relevante para você, se te ajudou de alguma forma, compartilhe, deixe seu comentário e continue nos acompanhando para mais assuntos como esse
Apendicite é o processo de inflamação que afeta o apêndice, e que se não for tratada pode romper e causar complicações mais graves.
Neste post, vamos falar sobre as técnicas utilizadas para fazer a cirurgia de apendicite e o tempo de recuperação de cada um deles. Continue acompanhando para saber mais!
A apendicite é uma doença muito grave. Antigamente, por volta de 1910/1920, a apendicite era uma das doenças que mais matava jovens, mas hoje, devido ao avanço da medicina, nós consideramos a cirurgia de apendicite de baixo risco e de grande eficácia.
O tempo de recuperação da cirurgia de apendicite depende da técnica utilizada no procedimento.
A cirurgia de apendicite pode ser feita por cirurgia laparoscópica com a incisão pequena, de 1 cm, o que permite que depois de 3/4 dias a pessoa possa fazer as atividades físicas do dia a dia de forma normal, já para a prática de atividades esportivas é preciso esperar umas duas semanas.
Assim que o paciente estiver bem, sem dor, já é possível caminhar, ter uma rotina de atividade física diária, trabalho e etc. Depois 15 dias pode assumir vida normal
A segunda opção é a cirurgia convencional. Mesmo sendo feito um corte que seja pequeno, nos primeiros 15/20 dias o paciente pode ter um pouquinho de dor local e dependendo do tamanho do corte, pode existir a chance de ter uma hérnia caso faça muita força, então é recomendado que seja feito um repouso.
Nós sabemos de atletas que com muito cuidado, operam o apêndice e depois de 7 ou 8 dias podem competir esportivamente, mas isso são pessoas que têm uma grande estrutura de saúde ao lado, mas fora isso, não é recomendado.
Seja muito prudente após a cirurgia, aguarde as duas semanas após a cirurgia laparoscópica e 30 dias após a cirurgia convencional em que abriu a barriga.
O consumo excessivo de fast-food pode trazer diversas consequências à saúde, desde obesidade, diabetes, problemas vasculares e o mais preocupante, o câncer.
Neste post, vamos explicar porque o fast-food pode causar o câncer e sobre a importância de uma alimentação balanceada. Confira!
O chamado fast-food é um conjunto de alimentos industrializados que são muito associados à utilização de produtos químicos. Esses alimentos são esterilizados em altíssima temperatura, e isso pode sim ser o responsável por algum tipo de lesão crônica.
Hoje, nos Estados Unidos, a gordura do fígado já é a principal causa de câncer de fígado, que é consequente a gordura, o ganho de peso.
Nós sabemos que os americanos têm um índice de obesidade muito grande, chegando a afetar quase 70% da população americana, porque eles comem fast-food, e a incidência de câncer é muito associada a esse tipo de alimentação.
A alimentação saudável com a ingestão rotineira de fibras, frutas e saladas é de extrema importância, principalmente a fibra, pois a fibra ajuda no ritmo intestinal e evita o câncer de intestino.
A longo prazo, o fast-food está associado a outros tipos de câncer, como câncer de fígado, de pâncreas, o próprio câncer de intestino e outros. Então, é muito importante cuidar muito bem da alimentação para poder ter uma vida longa e com saúde.
Mantenha uma alimentação balanceada e esteja sempre em dia com os seus exames. Cuide da sua saúde!
A esofagite é uma inflamação da mucosa do revestimento do esôfago terminal, que causa desconforto e pode gerar complicações graves se não tratado.
Neste post, vamos explicar a principal causa de esofagite, seus sintomas e fatores que podem piorar esse quadro. Confira!
A principal causa da esofagite é o refluxo, que é a volta do ácido do estômago para o esôfago. Uma das causas mais comuns desse problema é a perda da válvula que faz a abertura para o alimento passar.
Nós temos uma válvula que fica entre o esôfago e o estômago, e que se abre para a passagem de alimento, levando o alimento para o estômago, que é onde o alimento é digerido devido ao ácido presente lá. Já no esôfago, nós estamos preparados para receber a saliva, que é produzida cerca de 700/800ml por dia pelo nosso corpo. Essa saliva é alcalina, básica, enquanto o conteúdo do estômago é ácido, então, quando existe um defeito nessa válvula e o ácido do estômago volta para o esôfago, acaba machucando a sua mucosa e pode causar a esofagite.
Todo mundo tem um pouquinho de refluxo de ácido para o esôfago, que é um problema fisiológico. Às vezes a pessoa tem uma azia porque comeu um pouco a mais, deitou e teve refluxo. Porém, quando existem defeitos anatômicos, a gente chama de hérnia do hiato esofágico, que é essa válvula que não funciona de forma adequada e o ácido volta.
Quando o paciente tem queixa recorrente de azia, queimação, uma coisa ardida que sobe, nós temos que fazer exames para comprovar e aí ver a melhor forma de tratamento, mas existem tratamentos específicos por medicamento.
Existem outras causas que podem piorar esse quadro. Se você estiver com uma esofagite inflamada e beber álcool, que é uma bebida que tem irritante da mucosa, isso vai causar dor; se você tomar café, também irritante, vai doer, e assim por diante.
Além disso, situações que causam muito estresse, ansiedade e nervosismo, podem aumentar a secreção ácida do estômago. Isso é muito comum em jovens, principalmente em época de prova.
Em casos de episódios passageiros, um bloqueador da bomba de prótons (remédio que diminui até 90% da acidez do estômago) pode ser usado com muito sucesso. Já na persistência dos sintomas, é importante procurar um médico.
Se você tem mais de 40 anos e tem azia persistente, procure um médico pois provavelmente você vai ter que fazer uma endoscopia para ver a causa dessa esofagite e resolver definitivamente.
Se você gostou desse conteúdo, continue nos acompanhando e confira outros posts sobre esse conteúdo no nosso blog.
A obesidade é o acúmulo de gordura corporal. que pode ser causado por diversos fatores, como alimentação, sedentarismo e até outras doenças. Quando não tratada a obesidade pode trazer consequências graves para a vida do paciente.
Neste post, vamos falar sobre a relação entre a obesidade e o câncer dos órgãos do aparelho digestivo, fatores agravantes e como evitar o quadro de obesidade. Confira!
Todos os órgãos do aparelho digestivo podem ter câncer consequente da gordura.
Nos homens principalmente, a gordura com o passar do tempo se acumula na barriga, que é absorvida pelo sangue do intestino, passa no fígado, podendo ser lesiva ao fígado e dá uma das causas de síndrome metabólica.
A gordura abdominal além de ser ruim para o coração, cérebro, aorta e para todos os outros órgãos, ela é particularmente ruim para o fígado. A esteatose (gordura no fígado) tem correlação com o estômago, fígado, pâncreas e o intestino grosso, então, é importante manter uma alimentação balanceada e procurar manter o peso.
Hoje, essa comida chamada junkfood, é toda de alimentos industrializados, leufilizados, sem resíduo e com muito produto químico, pois para chegar a esse grau de impureza e qualidade que eles querem, é acrescentado o produto químico, e esses fatores são causadores da obesidade.
Existe uma série de alimentos, não só a gordura em si, que se associam a esses alimentos industrializados.
É importante ter uma alimentação saudável e ter um peso baixo. O que contribui muito para essa gordura da barriga é a atividade física, além disso, a perda de peso e a atividade física melhoram muito o colesterol e o triglicérides.
Então, o recomendado é atividade física e voltar ao seu peso de alguma maneira, restringindo principalmente a gordura, porque ela é muito rica em termos de caloria, e nós sabemos que alimentos que engordam muito são ruins para outros fatores, como a coronária.
Compartilhe esse conteúdo para que mais pessoas saibam da importância de manter uma alimentação adequada e praticar atividade física.
A doação de órgãos ainda é um assunto muito delicado para algumas pessoas, mas é importante saber que essa é uma ação que pode mudar e salvar a vida de muitas pessoas.
Neste post, vamos falar sobre como se encontra a fila de transplante de órgãos no Brasil e como ajudar a diminuir essa fila. Confira!
O Brasil enfrenta uma negativa nas filas de transplante, chegando a 47% em algumas regiões do país.
É considerado negativo porque quanto maior a fila, mais pacientes não serão transplantados, e a única maneira de transplantar esses pacientes é tendo órgãos, então, a fila aumentou porque nós não temos órgãos para transplantar.
A melhor maneira é conversando sobre doação, porque no caso de um acidente ou de uma fatalidade familiar, a família já sabe o seu desejo. Por exemplo, se um jovem sofre um acidente e acaba tendo uma morte encefálica, se não houve uma conversa prévia em que foi esclarecida a questão da doação, se não foi manifestado o desejo, quando vai se falar em doação com a família, a família fica confusa na hora e termina tendo muita negativa familiar.
Então comunique a sua família, é simples, fale que quer doar seus órgãos caso numa situação de desgraça ou no infortúnio venha a falecer. Essa é a melhor maneira de sua vontade ser respeitada.
Um bom doador, se tiver condições, pode ajudar até 14 pessoas, então, você pode estar mudando a vida de 14 pessoas, que vão recuperar a sua qualidade de vida.
É muito importante que todos nós doemos, para continuarmos vivos através desse órgão em outras pessoas e salvar outras vidas.
Manifeste o seu desejo a sua família e não deixe de conversar para também saber o desejo deles.
O câncer de intestino é um dos mais frequentes no Brasil, e o número de casos em pessoas jovens com essa doença tem aumentado, trazendo um alerta para a população sobre seus hábitos alimentares.
Neste post, iremos falar sobre a principal causa do câncer de intestino, como a mudança dos hábitos alimentares pode causar e prevenir essa doença. Acompanhe!
O câncer de intestino está muito ligado à alimentação. O intestino precisa de fibra para ter uma flora bacteriana adequada, e hoje nós sabemos que existem estudos profundos de que uma alteração da microflora intestinal pode levar a problemas terríveis.
A falta de fibras pode levar ao câncer porque esses alimentos (que são todos liofilizados) têm muito tempo de permanência no intestino, e o intestino para contrair precisa de conteúdo, então ao comer fibras, você acaba mantendo aquele alimento ali e isso faz com que o intestino trabalhe constantemente.
Então, se você não come fibras, as fezes ficam muito tempo no intestino, irritando o mesmo, porque o intestino precisa de motilidade.
Existe um trabalho clássico da literatura, que fala sobre países da África que basicamente se alimentavam somente de plantas e verduras e que não tinham câncer de intestino. Lá existiam outros tipos de câncer também ligados à alimentação, mas não existia o câncer de intestino.
Hoje em dia, com a mudança da alimentação, nesses mesmos países já se vê o câncer de intestino com muita frequência. Então veja como a alimentação é importante.
O japonês tinha muito câncer de estômago e muito pouco câncer de cólon, porque a alimentação deles é muito de defumados e alimentos preservados (que são a maior causa de câncer de estômago), mas tem muita fibra, que evitava o câncer de intestino. Porém, as correntes migratórias pegaram a colonização japonesa nos Estados Unidos e quando o hábito alimentar japonês é igual do americano, ele tem as mesmas doenças de estômago e intestino que os americanos têm.
Uma alimentação rica em frutas, verduras, fibras, com alimentos que têm um resíduo e que possam fazer bolo fecal, é o caminho para prevenir o câncer de intestino.
A gordura é um alimento ruim para o intestino, então dê preferência para mais alimentos pouco gordurosos, porque esse é um fator que também pode contribuir.
Compartilhe esse conteúdo para que mais pessoas saibam da importância de manter uma alimentação adequada, rica em fibras, verduras e frutas.
A cirurgia bariátrica é um procedimento que ajuda na perda de peso e consequentemente reduz os riscos ao fígado.
Neste post, iremos falar sobre a recomendação da cirurgia bariátrica em casos de gordura no fígado (esteatose hepática). Confira!
A esteato hepatite não alcoólica do fígado (gordura no fígado) associada à síndrome metabólica é um problema muito sério e tem sido muito vista. Nos Estados Unidos é a principal causa de câncer de fígado e a segunda de cirrose que vai a transplante.
Nessas situações, se a cirurgia bariátrica for bem indicada com critérios, a esteatose em si vai ser abrandada (diminuída) e às vezes até regride e desaparece. Então, converse com seu médico e saiba se você está apto para fazer essa cirurgia.
Se você tiver condições clínicas ótimas, pode fazer a cirurgia bariátrica tranquilamente, porque essa é uma das formas de tratar a esteatose. A perda de peso em si é a forma que nós usamos para tratar esteatose hepática e diminuir também a síndrome metabólica.
Desde que não haja contraindicação clínica, cardiológica ou qualquer outro problema, a indicação da cirurgia bariátrica é muito boa e é uma das grandes indicações.
Se você consegue alguém que tem gordura no fígado e síndrome metabólica, compartilhe esse conteúdo e continue nos acompanhando para mais conteúdos como esse.
Constipação intestinal ou prisão de ventre é um distúrbio comum em que o indivíduo sente constante dificuldade para evacuar, indicando que o intestino não está funcionando normalmente.
Mas, existe alguma maneira de evitar esse tipo de problema? Falaremos sobre isso no post de hoje. Acompanhe os detalhes a seguir!
Uma das causas mais comuns da constipação intestinal é a dieta pobre em fibras, bem como a pouca ingestão de líquido, o sedentarismo, o consumo excessivo de proteína e a ingestão de alimentos industrializados.
A alteração do hábito intestinal também pode estar associada à determinadas condições, sendo elas:
Geralmente, os sintomas de constipação podem variar de uma pessoa para a outra, ou ainda o mesmo indivíduo apresentar crises diferentes. Entre os sintomas mais comuns, estão:
Também podemos destacar o inchaço, desconforto, gases e distensão abdominal como outros sinais de prisão de ventre.
Para ajudar a evitar a constipação e a sensação de barriga inchada, indicamos uma dieta rica em alimentos que contém fibra, tais como:
Não basta apenas a fibra, também é necessário ingerir muita água durante o dia, pelo menos 2 litros ao dia. A atividade física também é importante, para ajudar o hábito intestinal.
Muitos casos já têm melhora significativa dos sintomas com mudança alimentar e de hábitos de vida. Os casos em que a mudança de hábito intestinal foi muito abrupta, ou em que as medidas acima não surtiram efeitos, podem necessitar de tratamento e de investigação aprofundada da causa. Exames como colonoscopia, manometria anorretal, e tempo de trânsito intestinal podem ser solicitados para elucidação do caso.
Lembrando sempre, em caso de dúvidas, procure um médico!
O post te ajudou de alguma forma ? Comente e compartilhe!
A hepatite B é uma doença que atinge o fígado, e que se não tratada de forma adequada, pode evoluir para doenças mais graves.
Neste post, vamos falar sobre a importância da vacina contra hepatite B e que outras doenças ela pode prevenir. Confira!
Nós dizemos que a vacina contra hepatite B é a única maneira de prevenir o câncer, pois se você não tiver essa hepatite, você fatalmente não terá uma das causa de câncer de fígado, que é a infecção crônica pelo vírus B.
Países do Oriente Médio, Oriente, China e algumas pequenas regiões no norte do Brasil, a incidência de hepatite B é altíssima, e nesses lugares a incidência de tumor de fígado também são altas
O único câncer que tem vacina, é aquele ocasionado pelo vírus B da hepatite, então, a solução é muito simples, vacine-se e você terá sido imunizado contra a cirrose e o câncer de fígado, que depois de 10 a 15 anos pode aparecer. Essa é uma porcentagem muito grande e que vai aumentando a cada ano depois que você tiver cirrose pelo vírus B.
A vacina é super saudável e não gera problemas, nem dor. Seu efeito é muito bom e a sua cobertura é grande, mas às vezes é preciso reforçar a dose.
Possui outras dúvidas sobre o assunto? Deixe um comentário para que possamos esclarecer!
O transplante de fígado é indicado quando o fígado do paciente não funciona mais de forma adequada, prejudicando a qualidade de vida e fazendo com o que o paciente mude seus hábitos.
Uma das maiores dúvidas dos pacientes ao saber que precisa de um transplante, é se poderá ter uma vida normal após a cirurgia.
Pensando nisso, fizemos esse conteúdo para explicar como é a vida de uma pessoa transplantada e como a sua vida pode seguir normalmente.
Se o transplante de fígado for feito de forma bem sucedida, a pessoa pode ter uma vida absolutamente normal. Hoje nós vemos atletas, corredores de maratona e até triatletas que são transplantados, o que mostra que não existe limitação física.
A única diferença é que um paciente de 30 anos que já tinha uma boa reserva, vai ter mais capacidade física do que um doente de 70 anos que transplantou. Então nós sempre recomendamos atividades físicas compatíveis com a idade do paciente, porque a prática de exercícios ajuda na melhora clínica. Contudo, devido ao uso da imunossupressão, não é possível fazer esportes de alto risco em uma idade mais avançada. Então, nós não recomendamos que se pratique esse tipo de esporte, porque se houver uma complicação associada ao esporte, as complicações associadas ao transplante são maiores.
Então, o esporte de maneira segura e supervisionada, é absolutamente recomendável que se faça, o que quer dizer que você pode ter uma qualidade de vida absolutamente normal.
Para pessoas transplantadas, a dieta não é nenhum obstáculo a não ser que essa pessoa tenha alguma doença, como hipertensão, diabetes ou intolerância à lactose. Nesses casos, outros problemas de saúde do paciente fazem com que ele precise restringir alguns alimentos da sua dieta.
Do ponto de vista hepático puro, não há restrições alimentares, é permitido comer de tudo.
Nós médicos não permitimos e não recomendamos de maneira nenhuma a ingestão de álcool para pessoas transplantadas. Além de poder lesar o fígado, a ingestão de álcool muitas vezes causa alterações às drogas imunossupressoras (são indispensáveis). Isso porque quando você bebe, você urina mais e aumenta a filtração renal, abaixando o nível das drogas, aumentando as chances de rejeição do órgão.
Então, se você é transplantado, você pode ter uma vida absolutamente normal, de acordo com a sua idade e restrições por doenças associadas, seguindo sempre as recomendações do seu médico.
O pâncreas é uma glândula digestiva responsável por controlar os níveis de glicemia e produzir enzimas para absorção dos alimentos. Quando deixa de realizar suas funções, muitas vezes, é necessária a cirurgia para sua retirada, procedimento que recebe o nome de pancreatectomia.

Quer entender melhor o procedimento, como funciona e quando é indicado? Continue acompanhando o post de hoje!
A pancreatectomia é caracterizada como a retirada de uma parte ou da totalidade do pâncreas. Durante a cirurgia são realizadas de quatro a seis incisões diretamente no abdômen do paciente.
Através dessas incisões é inserido gás carbônico para que a região possa ser visualizada. Com uma pequena ampliação de uma das incisões, é então removido o pâncreas. Quando o procedimento é finalizado, é retirado o gás carbônico.
A cirurgia pode ser classificada em três tipos, sendo eles:
A pancreatectomia total consiste na remoção do pâncreas por completo. Assim sendo, o paciente fica sem qualquer célula que produza insulina.
Devido a esse procedimento, o indivíduo tem grandes chances de desenvolver diabetes, pois o organismo já não combate os níveis elevados de açúcar no sangue, sendo mais difícil controlar a doença.
Por sua vez, a pancreatectomia distal é a responsável pela remoção da cauda do pâncreas e até mesmo do baço, levando menos tempo para sua finalização.
Técnica conhecida também como duodenopancreatectomia, bastante utilizada em casos de tumor que, geralmente, acomete a cabeça do pâncreas e alguns órgãos vizinhos, como estômago e intestino delgado.
Considerada como uma das principais formas de tratamento do câncer de pâncreas, a pancreatectomia também é indicada em casos de:
Antes do procedimento, o paciente deve passar por uma série de exames para uma avaliação mais precisa, entre eles:
Logo após a cirurgia, o paciente deve permanecer em observação, podendo ter alta alguns dias depois, a depender de seu estado geral de saúde. Caso ocorra alguma complicação e seja necessário outro procedimento, o tempo será maior.
Aos poucos, as atividades normais diárias podem ser retomadas, em um período de 30 dias e com recomendações médicas sobre os curativos e medicamentos. Esforços físicos devem ser evitados por até 60 dias.
Você recebeu a indicação de pancreatectomia? Conhece mais alguém que também irá fazer a cirurgia? Compartilhe esse conteúdo!
Apesar do apêndice ser um dos órgãos que auxiliam na digestão, a sua retirada não prejudica a saúde ou o funcionamento do organismo, e quando esse órgão está inflamado, a sua retirada pode ser essencial para salvar a vida do paciente.
Neste post, falaremos sobre a apendicite aguda e sobre a retirada do apêndice. Confira!
A apendicite aguda era uma das doenças que mais matava crianças e jovens há um século atrás, até 1900. Era uma doença muito grave, porque era uma infecção que se progredisse poderia levar a uma supuração, uma infecção abdominal, e naquele tempo não tinha antibióticos, então os doentes acabavam, na grande maioria, morrendo.
Graças a antibioticoterapia, que apareceu nos anos 20 e 30 (1920 e 1930), essa doença passou a ter uma evolução diferente, porque aí nós já poderíamos fazer cirurgias com a retirada do apêndice e usar os antibióticos, então, a grande maioria dos doentes passou a sobreviver às crises de apendicite aguda, em que o segredo hoje nós sabemos que é operar precocemente e usar antibiótico, para que a infecção não se torne disseminada para todo organismo ou para cavidade abdominal.
O problema, algumas vezes, é que ao invés de ficar na sua localização habitual, este apêndice pode estar ou para trás, ou muitas vez em outra localização, porque a anatomia mudou e você pode ter uma rotação do intestino e a dor acaba sendo em outro lugar, o que torna o diagnóstico difícil.
Hoje é possível se fazer o diagnóstico, porque quando o doente chega com febre e dor abdominal, na grande maioria dos bons hospitais se faz uma tomografia ou ultrassom, que faz o diagnóstico da apendicite.
As chances de morrer de apendicite existem em casos que tem uma evolução desfavorável, o que é muito raro, mas acontece. Então, se você tiver uma apendicite e não fizer o diagnóstico precoce ou não tratar, ela pode ser fatal, como era a 150/200 anos atrás, mas que hoje em dia é uma doença corriqueira e que nós tratamos sem grandes problemas.
Agora existe uma corrente em países de primeiro mundo, em desenvolvimento ou desenvolvidos, que tem um grande acesso à saúde pública, mostrando que se a apendicite estiver no quadro muito inicial, é possível não operar e somente usar antibiótico.
Como cirurgião com experiência de muitos anos, eu sempre acho que nós sabemos que qualquer órgão quando tem a primeira infecção, o risco de ter a segunda é muito maior. Então, se estiver em condições seguras, em um hospital seguro, é de se considerar a retirada do apêndice. Mas se esse não for o caso, se não tiver um bom hospital e o quadro for mais leve, nós podemos tratar com antibioticoterapia e depois tratar onde tenha um suporte clínico bom.
Na opinião do Prof. Dr. Luiz Carneiro, a cirurgia ainda é a melhor opção.
Sabemos que a Doença do Refluxo Gastroesofágico ou DRGE é provocada pelo retorno do suco gástrico do estômago ao esôfago, gerando sintomas incômodos. Essa condição, normalmente, é diagnosticada por meio de exames como a pHmetria esofágica.
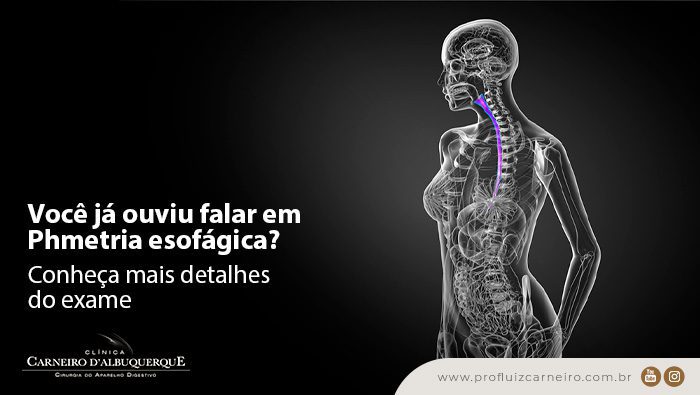
No post de hoje, vamos explicar como funciona o exame, entre vários outros detalhes. Continue nos acompanhando!
O principal objetivo da pHmetria esofágica é avaliar a presença de ácido no esôfago e o tempo em que ele permanece em contato com a mucosa esofágica.
Em geral, esse processo é realizado por um período de 24 horas, conhecido como tempo de exposição ácida, quando são obtidos dados mais precisos das condições do paciente em relação aos sintomas.
O exame é feito por meio de uma sonda fina e flexível, inserida em uma das narinas do paciente. A mesma é conduzida pelo esôfago até alcançar o estômago. Em seguida, um eletrodo é fixado no tórax do paciente.
Assim sendo, o eletrodo é conectado a um dispositivo que registra os dados mencionados durante o exame.
Para dar suporte a esses dados, ocorre a primeira fase do procedimento, onde o paciente precisa registrar tudo o que acontece em suas refeições durante o período determinado, incluindo a ingestão de líquidos.
Também devem ser registrados os períodos em que esteve deitado, por mais que tenha sido apenas um breve cochilo. Além de anotar todo e qualquer sintoma existente, de maneira bem detalhada, desde o momento em que surgiram.
Na segunda fase do exame ocorre a liberação do paciente para um dia comum, sem a necessidade de anotações. Isso servirá como um contraste e ao mesmo tempo, um auxílio no momento de obter o diagnóstico, pois haverá uma comparação de dados.
Podemos dizer, então, que a pHmetria é uma forma simples e eficaz de identificar a doença do refluxo gastroesofágico, pois não possui especificações ou contraindicações muito complexas.
É necessário apenas que o paciente esteja atento ao conjunto do aparelho, para não molhar e não causar nenhum estrago.
Para que o procedimento seja realizado com sucesso, o ideal é que o paciente esteja em jejum absoluto de 6 a 8 horas antes, além de não ingerir nenhum líquido.
Alguns medicamentos que não são indicados para o estômago, mas que podem causar alterações no funcionamento do esôfago, devem ser suspensos. Então, se esse for o caso, é necessário interromper o uso no mínimo 48 horas antes do exame.
Vale lembrar que o paciente não pode tomar banho durante a monitorização, que levará 24 horas. E não deve praticar esportes ou atividades físicas para não correr o risco de o eletrodo desconectar por conta do suor.
Procure o médico se você ainda tiver dúvidas sobre o exame e sua indicação!
A hepatite autoimune é uma doença que causa alterações no sistema imunológico, provocando inflamações crônicas no fígado.
Neste post, falaremos sobre as doenças autoimunes e como é a vida com essas doenças. Acompanhe!
A doença autoimune é uma doença que tem múltiplas facetas e que se apresenta em cada indivíduo de uma maneira. Algumas pessoas têm formas mais graves, que levam à destruição do fígado e consequentemente o paciente pode precisar de um transplante, o que é um caso extremo, mas outras pessoas têm formas mais leves, que são diagnosticadas e então se faz o tratamento.
Hoje tem pessoas especializadas em doenças autoimunes, e que fazem o manuseio a longo prazo desses pacientes, que vivem muitos anos (às vezes até o fim da vida), mas, precisam usar medicamentos, como corticóide ou outros medicamentos que também fazem uma modulação do sistema imunológico.
A hepatite autoimune é como outra doença crônica nessas formas, que é mais comum, mais leve, como a hipertensão, como o diabetes, que você tem que tomar cuidados e viver dentro de alguns cuidados, mas que é possível conviver o resto da vida e muitos anos de forma bastante segura e com qualidade de vida.
A doença autoimune pode ter formas graves e essas formas graves podem evoluir e vai necessitar de tratamento. Se o paciente não responder a tratamento se torna uma doença crônica, porém, a maioria responde.
Algumas vezes, nós temos que ter um procedimento muito mais agressivo para poder resolver as doenças, como a hepatite autoimune, mas, a grande maioria das autoimunes são controladas com tratamentos. Hoje existem grupos com grandes experiências, e esses pacientes podem ter uma vida muito longa com ótima qualidade de vida, desde que usando os medicamentos que o médico especialista recomenda.
Possui outras dúvidas sobre o assunto? Deixe um comentário para que possamos esclarecer!